「膵臓がんは見つかった時にはもう手遅れ」という話を聞いて、不安に感じていらっしゃる方は多いのではないでしょうか。「自分は大丈夫だろうか」「健康診断で見つけられるのか」と気になっている方もおられるかと思います。
- 自分は膵臓がんになりやすい体質・生活習慣なのか確認したい
- 早期発見のためにどんな検査を受ければよいのかわからない
- 家族に膵臓がんになった人がいるが、何をすればよいのか迷っている
- 早期発見以外に、自分でできる対策があるなら知りたい
私はファイナンシャルプランナー(FP)として家計・保険の視点で身近な家族や友人の相談を受けてきました。また、薬剤師として、医療全般に関する基本的な情報収集やその解釈、判断の方法など、一般的・客観的な立場で情報共有させていただけるのではないかと考え、情報発信を始めました。
身近な家族をがんで失った経験もあり、「もっと早く気づけていたら…」という後悔の重さを身をもって知っています。
この記事では、膵臓がんに対しできることとして、なりやすい人の特徴やリスク因子・検査方法の特徴・予防策・症状のサイン・定期検査の進め方について整理しました。
この記事を読めば、ご自身のリスクを冷静に評価し、いま取るべき具体的な行動が見えてくるかと思います。
結論としては、膵臓がんは「見つかりにくいが対策はゼロではない」がんで、リスク因子の自覚・必要に応じた精密検査・予防の実践という3本柱で備えることができます。
膵臓がんは早期発見が難しいがゼロではない|まず知るべき3つの事実
「沈黙のがん」とも呼ばれる膵臓がんですが、対策を考える前に、まず膵臓がんという疾患の基本的な事実を3つ押さえておきましょう。これらを正しく理解することが、過剰な不安と過小評価の両方を避けるスタート地点となります。
事実①:5年生存率はステージで大きく変わる
膵臓がん全体の5年生存率は約10%と、他のがんと比べて予後が厳しい疾患です。そういった情報もよく耳にされるかと思います。
しかし、ステージⅠ(最も早期)で発見できれば5年生存率は約40〜50%まで改善するというデータがあります。早期発見の意味が極めて大きいがんと言えます。
ただし注意したいのは、膵臓がんは発見時のステージが進行している割合が高いという事実です。国立がん研究センターのデータをもとにした全国がん治療病院の大規模分析では、診断時に既に他臓器へ転移していた方は約4割、ステージⅠで発見される方は数%〜10%未満程度にとどまるという報告があります。だからこそ、リスク因子のある方の能動的な検査の意義が大きいとも言えます。
(引用元:膵臓 がん統計ー国立がん研究センター がん情報サービス)
| ステージ | 5年生存率の目安 | 状況 |
|---|---|---|
| ステージⅠ | 約40〜50% | がんが膵臓内にとどまっている |
| ステージⅡ | 約18% | 周囲のリンパ節や組織に進展 |
| ステージⅢ | 数%〜10%未満 | 主要血管へ進展 |
| ステージⅣ | 数% | 遠隔転移あり |
| 全ステージ平均 | 約10% | — |
(引用元:膵臓がん 統計情報ー国立がん研究センター がん情報サービス)
事実②:膵臓がんは国の対策型がん検診の対象外
胃がん・大腸がん・肺がん・乳がん・子宮頸がんの5つは、市区町村が実施する対策型がん検診として国が推奨し、費用の一部が公費負担されます。一方で、膵臓がんはこの対策型がん検診の対象に含まれていません。
これは膵臓がんの効果的なスクリーニング方法が確立されておらず、全人口を対象とした検診の費用対効果が見合わないためとされています。膵臓は胃や腸の奥に位置するため、一般的な腹部超音波では見えにくい領域があるという解剖学的な理由もあります。
(引用元:膵臓がん 予防・検診ー国立がん研究センター がん情報サービス)
事実③:「早期発見」と「早期発見以外の対策」は両輪で考える
対策型検診がない以上、早期発見だけに頼るのは現実的ではありません。
「リスクを下げる予防」と「発見を早める検査」を両輪で考えるのが、膵臓がんに対する現代的なアプローチです。
膵臓がん対策の考え方(2つの方向性)
- 早期発見の対策:自分のリスクを把握し、必要に応じて精密検査(EUS等)を受ける
- 早期発見以外の対策:禁煙・血糖管理・節酒・適正体重・食生活の改善でリスク自体を下げる
どちらか一方ではなく、両方を組み合わせることが現実的かと思います。
膵臓がんになりやすい人の特徴を知る【5つのリスク因子 】

膵臓がんには発症リスクを高める因子が複数あります。複数のリスク因子に当てはまるほど、検査・予防の優先度が上がると考えるのが基本です。なお以下の倍率は、日本膵臓学会の膵癌診療ガイドラインCQ1-1(膵癌のリスクファクター)等、国内外の疫学研究の集計値を参考にしています。
リスク①:喫煙(リスク約1.3〜3.9倍)
喫煙は膵臓がんで最も明確なリスク因子です。タバコに含まれる発がん物質が膵臓に直接影響を与えるとされており、非喫煙者と比べて発症リスクが約1.3〜3.9倍高まると報告されています。日本膵臓学会のガイドラインでも、喫煙は遺伝性膵炎・糖尿病・肥満などの他のリスク因子による膵癌発生リスクをさらに高めるとされています。
(引用元:膵癌診療ガイドラインCQ1-1 膵癌のリスクファクターとは何か?ー一般社団法人 日本膵臓学会)
禁煙によってリスクは年単位で徐々に低下していきます。「もう長年吸ってきたから今さら」と諦めず、禁煙外来(保険適用あり)の活用を検討する意味は十分にあるかと思います。
リスク②:糖尿病(約2倍、発症1年以内は約5倍)
糖尿病をお持ちの方は膵臓がんの発症リスクが約2倍とされています。注目すべきは、糖尿病を発症して1年以内のリスクは約5倍にまで高まるという報告です。
(引用元:膵癌診療ガイドラインCQ1-1 膵癌のリスクファクターとは何か?ー一般社団法人 日本膵臓学会)
これは、膵臓がん自体がインスリン分泌を障害して糖尿病を引き起こすケースがあるためと考えられています。「最近、急に血糖値のコントロールが悪くなった」「新たに糖尿病と診断された」という場合は、膵臓の精査も検討する価値があります。
リスク③:慢性膵炎(約11〜13倍)
慢性膵炎(膵臓の慢性的な炎症)の方は、そうでない方と比較して膵臓がんの発症リスクが約11〜13倍になるとされ、リスク因子の中でも倍率が突出しています。長期間の炎症が膵臓細胞のDNAを傷つけ、がん化につながるためと考えられています。
(引用元:膵癌診療ガイドラインCQ1-1 膵癌のリスクファクターとは何か?ー一般社団法人 日本膵臓学会)
慢性膵炎の主な原因は大量飲酒・遺伝的要因・自己免疫疾患などです。すでに診断を受けている方は、定期的な経過観察が欠かせません。
リスク④:家族歴・遺伝(約1.6〜3.4倍)
一親等(親・兄弟姉妹・子ども)に膵臓がんの方がいる場合、発症リスクは約1.6〜3.4倍高まると報告されています。血縁者2人以上が膵臓がんの場合は「家族性膵がん」と呼ばれ、さらにリスクが高くなります。
BRCA1/BRCA2遺伝子変異(乳がん・卵巣がんとも関連する遺伝子)を持つ方も、膵臓がんリスクが高いことがわかっています。家族にがんが多い場合は、遺伝カウンセリングの活用を検討する選択肢もあります。カウンセリングなどについては後述部分をご参照いただければと思います。
(引用元:膵癌診療ガイドラインCQ1-1 膵癌のリスクファクターとは何か?ー一般社団法人 日本膵臓学会、膵臓がん 予防・検診ー国立がん研究センター がん情報サービス)
リスク⑤:膵のう胞・IPMN(前がん病変)
膵管内乳頭粘液性腫瘍(IPMN:アイピーエムエヌ)は、膵臓にできる液体を含む腫瘤性の病変です。人間ドックや腹部超音波で偶然見つかることが多く、一部ががん化することが知られています。
IPMNと診断されたら放置せず、半年〜1年ごとにMRIやEUSで経過観察を続けることが推奨されています。
IPMNが膵管にでき、どろどろの粘液が膵管内に生じると、膵管の流れが悪くなります。産生される膵液はスムースに通過できずに滞留し、膵管が拡張します。主膵管が10mm以上に拡張している場合は「高リスク群」と判定され、外科的切除も検討されます。
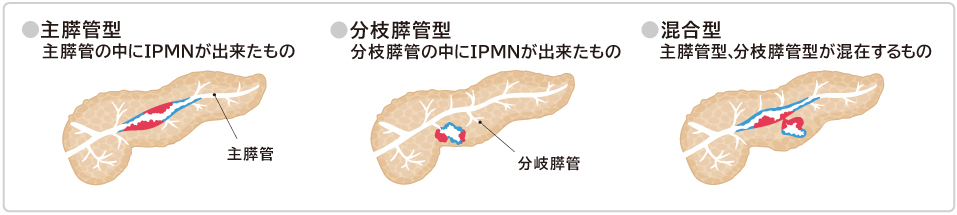
(引用元:膵管内乳頭粘液性腫瘍(IPMN)のタイプ別分類ーAIC画像検査センター)
リスク因子のまとめ
| リスク因子 | 発症リスクの目安 | 主な対応 |
|---|---|---|
| 喫煙 | 約1.3〜3.9倍 | 禁煙(禁煙外来活用) |
| 糖尿病 | 約2倍(発症1年以内 約5倍) | 血糖管理+膵臓精査の検討 |
| 慢性膵炎 | 約11〜13倍 | 定期的な経過観察 |
| 家族歴(一親等) | 約1.6〜3.4倍 | 定期検査+遺伝カウンセリング検討 |
| 膵のう胞・IPMN | —(前がん病変) | 半年〜1年ごとの画像検査 |
(引用元:膵臓がんのリスク因子ー国立がん研究センター がん情報サービス、膵癌診療ガイドラインCQ1-1ー日本膵臓学会)
早期発見に繋げるために検査の特徴を知る【EUSが最も精度が高い】
リスク因子が複数ある方は、症状が出る前から検査を検討する意義があります。膵臓の検査は種類によって精度・費用・身体への負担・強み(注意点)が大きく異なるため、特徴を理解した上で担当医と相談することが大切です。
腹部超音波(エコー):スクリーニングの入口
腹部超音波検査は体への負担が少なく、費用も比較的安価なため、健康診断や人間ドックでのスクリーニング(初期のふるい分け)として広く活用されています。
ただし、膵臓は胃や腸に囲まれており、腸内ガスによって見えにくいことがあります。2cm以下の腫瘍の発見率は50〜60%、1cm以下では30%程度にとどまるという報告もあり、「エコーで異常なし=膵臓は完全にOK」とは判断しにくい点を理解しておく必要があります。
現実的には、職場や自治体による年1回の健康診断では必ず実施しておき、少しでも見逃しを回避できるようにしておくといった用途になるかと思います。
(引用元:膵臓がん 検査・診断ー国立がん研究センター がん情報サービス)
腹部超音波とは?
- 精度:1cm以下の腫瘍の発見率は約30%、2cm以下でも50〜60%にとどまる
- 費用:保険3割負担で約1,500〜2,000円程度。健康診断・人間ドックの基本項目に含まれることも多い
- 身体への負担:放射線被ばくなし、痛みなし、絶食程度の事前準備のみ
- 強み・注意点:手軽で繰り返し受けやすい一方、膵臓は胃腸ガスで見えにくい領域があり、これ単独で「異常なし=完全にOK」とは言いにくい
CT・MRI(MRCP):精密検査として活用
造影CT検査は、がんの広がりや血管・周囲臓器との関係を確認するための精密検査として用いられます。1cm以下の小さながんへの感度はEUSより低いものの、全体像の把握には欠かせません。
MRCP(MR胆道膵管造影)は、膵管の形態変化を放射線被ばくなしで確認できる検査です。身体への負担が少ないとされる方法でIPMNのフォローアップに広く使われています。
(引用元:膵臓がん 検査・診断ー国立がん研究センター がん情報サービス)
造影CT・MRCPとは?
- 精度:造影CTは20mm以下のがんで感度約40〜67%、MRCPは膵管形態の変化を高精度で描出。1cm以下のがんは両者ともEUSより低め
- 費用:造影CTは保険3割負担で5,000〜10,000円、MRCPは7,000〜12,000円程度(人間ドック自費の場合は約27,000〜30,000円が相場)
- 身体への負担:CTは造影剤(アレルギーや腎機能への配慮要)と被ばくあり、MRCPは被ばくなし・絶食程度
- 強み・注意点:CTはがんの広がりや血管・周囲臓器との関係の把握に必須、MRCPは放射線を使わず膵管・IPMNのフォローに広く用いられる
EUS(超音波内視鏡):感度86〜100%の最も高精度な検査
EUS(Endoscopic Ultrasound:超音波内視鏡)は、内視鏡の先端に超音波プローブを取り付け、胃や十二指腸の内側から膵臓を観察する検査です。膵臓のすぐ近くから撮影できるため、小さな膵臓がんに対して感度86〜100%という高い精度を持ちます。
CTやMRIでは見つけにくい1cm未満の早期がんも検出できる点が最大の強みです。リスク因子のある方や、他の検査で膵臓に気になる所見が見つかった方は、消化器内科でEUSの可否を相談する価値があります。
(引用元:膵臓がん 検査・診断ー国立がん研究センター がん情報サービス)
EUSとは?
- 精度:小さな膵臓がんに対し感度86〜100%。1cm未満の早期がんもCT・MRIより検出しやすい
- 費用:保険3割負担で5,000〜7,000円程度。施設によっては膵臓ドックの自費メニューに組み込まれる場合もある
- 身体への負担:胃カメラと同様の内視鏡+鎮静(静脈麻酔)下で実施。検査中の苦痛は軽減されるが、半日程度の余裕や付き添い帰宅が望ましい
- 強み・注意点:膵臓のすぐ近くから観察できる最高精度の検査。一方で実施医療機関は限られ、消化器内科・膵臓専門外来のあるクリニック・病院が中心
腫瘍マーカー(CA19-9):補助的な目安
CA19-9は膵臓がんの代表的な腫瘍マーカーですが、早期がん(ステージⅠ)での検出感度は40%前後と低いことが知られています。早期のうちはCA19-9が正常値でもがんが存在する可能性があり、スクリーニング目的で使うのは限界があります。
CA19-9は経過観察や治療効果判定として有用なツールであり、画像検査と組み合わせて活用するのが基本かと思います。
(引用元:膵臓がん 検査・診断ー国立がん研究センター がん情報サービス)
CA19-9とは?
- 精度:早期がん(ステージⅠ)での検出感度は40%前後と低い。早期のうちはCA19-9が正常値でもがんが存在する可能性がある
- 費用:保険3割負担で約1,000円前後(採血料は別途)
- 身体への負担:採血のみで最も軽い
- 強み・注意点:スクリーニング目的では限界あり。経過観察や治療効果判定として有用で、画像検査と組み合わせて使うのが基本
検査の比較まとめ
| 検査 | 精度の目安 | 費用(3割負担) | 負担 | 主な用途 |
|---|---|---|---|---|
| 腹部超音波 | 1cm以下 約30% | 1,500〜2,000円 | 軽い | スクリーニング |
| 造影CT | 20mm以下 約40〜67% | 5,000〜10,000円 | 中(造影剤・被ばく) | 進展度評価 |
| MRCP | 20mm以下 約33% | 7,000〜12,000円 | 軽い(被ばくなし) | 膵管・IPMN観察 |
| EUS | 感度86〜100% | 5,000〜7,000円 | 中(鎮静剤) | 精密検査・小病変 |
| 血液中腫瘍マーカー(CA19-9) | 早期で約40% | 1,000円前後 | 軽い(採血のみ) | 経過観察・治療効果判定 |
(引用元:膵臓がん 検査・診断ー国立がん研究センター がん情報サービス、膵臓がんを早期発見する検査ー健診会 東京メディカルクリニック)
なお、人間ドックの自費メニューとして膵臓ドック(MRCP中心、施設によりEUSも組み合わせ)を受ける場合の自費相場は約27,000〜30,000円程度です。
注目したい遺伝子検査|KRAS変異検出(研究段階)
2025年、大阪大学・九州大学の研究グループが、胃カメラ検査の際に十二指腸乳頭部から回収した液体からKRAS遺伝子変異を検出する方法で、高い精度で早期膵がんを発見できることを発表しました。
(引用元:膵がんの早期発見につながる新規検査法を開発ー大阪大学 ResOU)
従来の腫瘍マーカーでは捉えにくい早期のがん細胞由来の遺伝子変異を直接捕まえる「リキッドバイオプシー」の応用です。現時点では研究段階ですが、胃カメラのついでにスクリーニングできる可能性があり、今後の標準化が期待されているようです。
早期発見以外にできる予防|生活習慣の中で実施できる4つの予防

「早期発見が難しい」という事実があるからこそ、そもそも発症リスクを下げる行動が重要になります。膵臓がんを100%防ぐ方法はありませんが、エビデンスのあるリスク低減策はあります。
予防①:禁煙(最もエビデンスが強い)
喫煙は膵臓がんのリスクを最大約3.9倍高め、禁煙によってリスクが下がることが確認されている数少ない介入です。10〜15年の禁煙で非喫煙者と同程度のリスクレベルまで戻るとされています。
(引用元:膵臓がん 予防・検診ー国立がん研究センター がん情報サービス、膵癌診療ガイドラインCQ1-1ー日本膵臓学会)
「いつか禁煙しよう」と先延ばしにしている方は、禁煙外来(保険適用あり)を活用すると医学的なサポートを受けながら無理なく続けやすくなります。
予防②:血糖値・糖尿病の適切な管理
糖尿病をお持ちの方は、定期的に膵臓の画像検査(腹部超音波・EUS等)を受けることをおすすめします。糖尿病のない方も、肥満・運動不足・不規則な食生活を見直し、インスリン抵抗性を高めない生活習慣を心がけることが予防につながります。
インスリン抵抗性とは?
定義:膵臓からインスリン(血糖値を下げるホルモン)が分泌されているにもかかわらず、筋肉や脂肪などの標的臓器でインスリンの効きが悪くなっている状態のことです。
メカニズム:
- 本来インスリンは、筋肉・脂肪細胞に糖を取り込ませ、肝臓では新たな糖の産生(糖新生)を抑える役割を担っています
- 抵抗性が高まると、これらの作用が鈍り血糖値が下がりにくくなります
- その分、膵臓はより多くのインスリンを出して血糖を下げようとし、長期的には膵臓が疲弊してインスリン分泌能力が落ち、2型糖尿病へとつながっていきます
抵抗性を高めやすい主な原因:
- 肥満(特に内臓脂肪の蓄積。脂肪細胞からインスリンの効きを妨げる物質が出ます)
- 運動不足
- 高脂肪・高糖質の食事
- 慢性的なストレス・睡眠不足
つまり、「お腹まわりの脂肪を減らす・適度に動く・食生活を整える」という王道の習慣が、インスリン抵抗性の予防=膵臓の負担軽減=膵臓がん予防にもつながると考えられます。
(引用元:インスリン抵抗性ーe-ヘルスネット(厚生労働省))
予防③:節酒・適正体重の維持
大量飲酒(1日あたり日本酒3合(アルコール度数15%・540mL)またはビール中瓶3本(アルコール度数5%・1500mL)以上)は慢性膵炎のリスクを高め、ひいては膵臓がんへの移行リスクにもつながります。適量を守ること、休肝日を設けることが大切です。
肥満は膵臓がんを含む複数のがんのリスク因子です。BMIが25以上の方は、食事内容の見直しと適度な有酸素運動の習慣化を目指すと、膵臓がんに限らず全身のがん予防につながります。
働く世代でも始めやすい有酸素運動の具体例
厚生労働省「健康づくりのための身体活動・運動ガイド2023」では、成人に対して3メッツ以上の身体活動を週23メッツ・時以上、目安として1日60分以上(約8,000歩以上)を推奨しています。
- 通勤・通学を歩く:1駅手前で降りて歩く/自宅〜駅を早歩き(往復20〜30分)
- 階段を使う:オフィスや駅でエスカレーターをやめ階段に切り替え
- 休日に45〜60分のウォーキング:会話しながら続けられる強度が目安
- 軽いジョギング・サイクリング:週1〜2回・30分程度から
- 家事の中で動く:床掃除・庭仕事・買い物徒歩なども3メッツ程度の身体活動
特別なジムや道具は必須ではなく、「日常の中で歩数を増やす・座っている時間を減らす」だけでも十分にスタート地点になります。
(引用元:健康づくりのための身体活動・運動ガイド2023(概要)ー厚生労働省、膵臓がん 予防・検診ー国立がん研究センター がん情報サービス)
予防④:野菜・魚中心のバランスの取れた食事
国立がん研究センターは、がん予防全般として「禁煙・節酒・バランスのよい食事・身体活動・適正体重」の5つを推奨しています。膵臓がんに特化したスーパーフードは存在しませんが、王道の生活習慣がリスク低減に有効です。
(引用元:日本人のためのがん予防法ー国立がん研究センター がん情報サービス)
具体的な食事の方針(一例)
- 野菜・果物を毎日400g以上を目安に
- 赤身肉・加工肉は控えめに、魚・大豆製品を中心に
- 食物繊維・オメガ3脂肪酸を意識する
- 糖質の過剰摂取(清涼飲料水・菓子類)を控える
- 塩分・アルコールも控えめに
特別な食事療法より、長く続けられる習慣化が効果的かと思います。
こんな症状が出たら早めに消化器内科へ
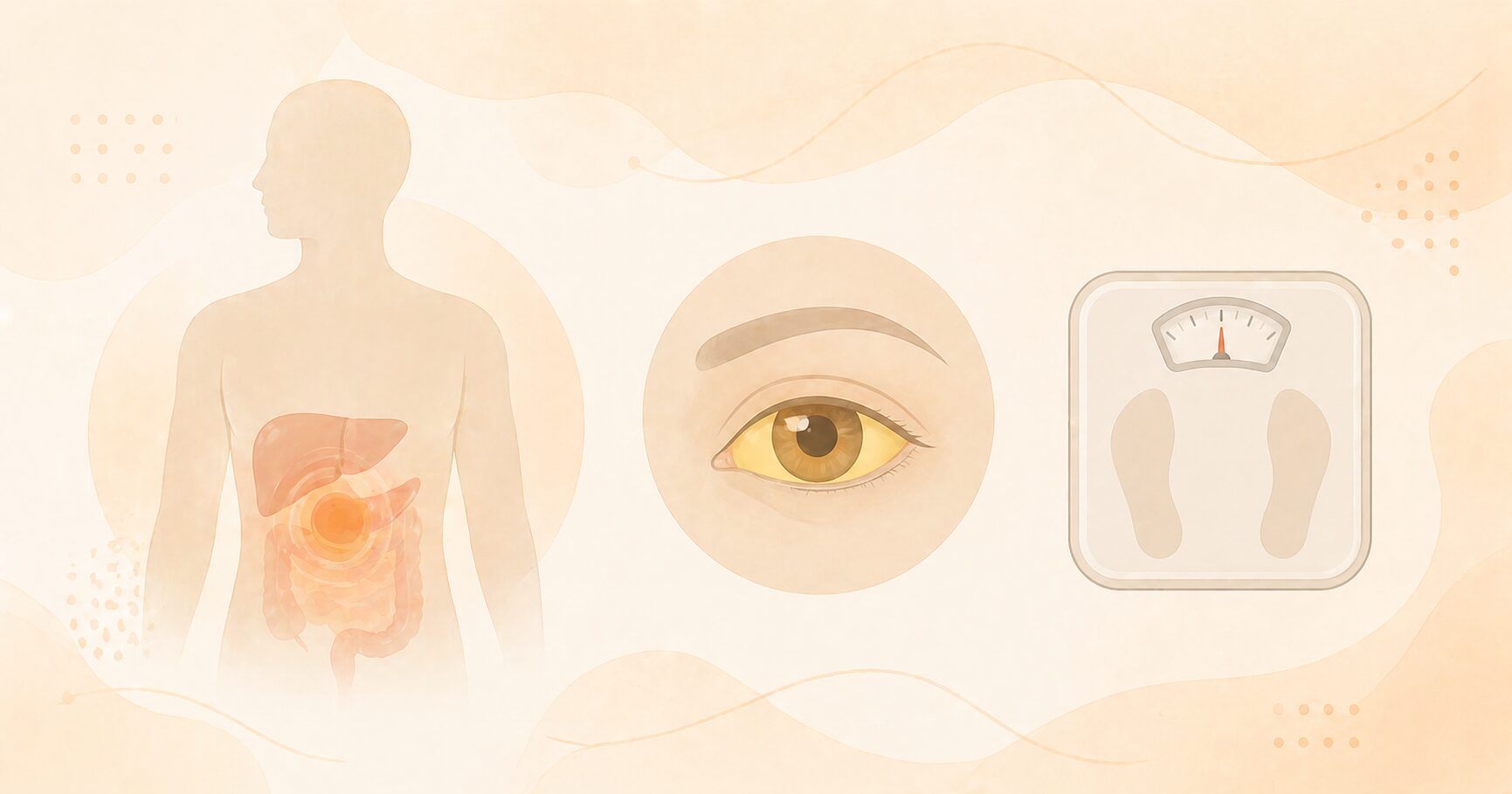
膵臓がんは早期に症状が出にくいことが特徴ですが、以下のような症状が続く場合は、消化器内科の受診を検討しましょう。複数の症状が重なる場合や、急に症状が現れた場合は特に注意が必要です。
膵臓がんで現れることがある主な症状
- みぞおち・背中の痛みや違和感(食後に強くなる場合あり)
- 原因不明の体重減少(1〜2ヶ月で5%以上(50kgの人なら2.5kg以上)の減少)
- 黄疸(皮膚や白目が黄色くなる、尿が濃い茶色になる)
- 糖尿病の急激な悪化、または新たな糖尿病の発症
- 食欲不振・倦怠感が長く続く
- 脂肪便(油っぽく便器に張り付く便)
(引用元:膵臓がん 症状ー国立がん研究センター がん情報サービス)
注意:黄疸・突然の糖尿病診断・悪化は要注意のサイン
膵臓がんが背景にある場合の黄疸は、膵頭部のがんにより胆管が圧迫されることで起こるとされ、比較的早い段階で現れる場合があります。皮膚や白目の黄ばみに気づいたら速やかに消化器内科を受診してください。
また、これまで安定していた糖尿病が突然悪化した場合や、新たに糖尿病と診断された場合は、内分泌内科だけでなく消化器内科にも相談することをおすすめします。膵臓がんが背景にあるケースがあるためです。
(引用元:膵臓がん 症状ー国立がん研究センター がん情報サービス、膵癌診療ガイドラインCQ1-1ー日本膵臓学会)
高リスクの方が知っておきたい定期検査の進め方

リスク因子が複数ある方は、症状がなくても自主的に定期検査することで、早期発見の可能性を高められます。最後に、ハイリスク群に該当する方の具体的な進め方を整理します。
ハイリスク群の判定基準
以下の条件に当てはまる方は、症状が出ていなくてもハイリスク群と考えられます。
特に以下の中で、リスク因子に当てはまった一方でその判明した流れで精密検査まで話が進まない可能性のある下線部の項目については要注意です。
ハイリスク群と考えられる方の例
- 一親等に膵臓がんの方がいる(特に2人以上の場合は家族性膵がん)
- 慢性膵炎と診断されている
- 糖尿病を最近発症した(特に1年以内)
- 喫煙・糖尿病・大量飲酒など複数のリスク因子がある
- IPMN・膵のう胞を指摘されたことがある
- BRCA1/BRCA2遺伝子変異が判明している
(引用元:膵癌診療ガイドラインCQ1-1ー日本膵臓学会、膵臓がん 予防・検診ー国立がん研究センター がん情報サービス)
膵臓ドック(人間ドック)でEUS・MRCPを受ける
ハイリスク群に分類できた方で、かかりつけ医がいない方や現時点で健康で通院する機会がなかったような方に関して、
検査の入り口は人間ドック、可能であれば膵臓ドック(膵臓がんドック)になります。
膵臓ドック(膵臓がんドック)とは
膵臓ドックは、膵臓がんを中心に、肝臓・胆のう・胆管も含めた腹部臓器のがんを早期発見することを目的とした人間ドックの一種です。中心となる検査は腹部MRI(MRCP)で、施設によってはEUS(超音波内視鏡)を組み合わせるところもあります。費用は施設により異なりますが、自費の場合おおむね27,000〜30,000円程度が相場です。
(引用元:MRCPとはどんな検査?ー人間ドックのミカタ)
なお、膵臓ドックを実施する施設には消化器内科・膵臓専門医が常勤・連携している場合が多く、画像で気になる所見が見つかった際の追加検査・専門外来へのスムーズな引き継ぎが期待できます。ただし全ての施設にEUSや専門医が常駐しているとは限らないため、予約前に検査内容と専門医体制の確認をしておくと良いかと思います。
そして希望される場合は、その結果説明の診療時、担当医に遺伝子検査のカウンセリングを受けたいこと相談する流れが自然かと思います。
(引用元:3.遺伝カウンセリングーがん情報サービス)
(引用元:遺伝カウンセリングQ&Aー一般社団法人 日本遺伝カウンセリング学会)
また、膵臓ドックができる専門性の高い病院が必ずしも通院しやすい距離にあるとは限りません。結果説明の診療時、検査結果に関わらず、自宅から通院しやすい圏内の病院(できれば中心的な病院や大学病院)宛ての紹介状を作成してもらうことも検討・相談すると良いかと思います。
筆者自身も、家族で膵臓がんが発覚したあとは、自宅から電車で片道2時間30分前後かかる都内のクリニックで膵臓ドックを受けていました。往復で約5時間は持続不可能と考え、自宅から車で片道10分の県立病院に紹介状を書いてもらい、家族歴の他にリスク因子がない現在も安心して経過観察できています。
なお、参考までに筆者が検査の入り口として受診したクリニックは以下の通りです。
(引用元:AIC八重洲クリニック画像検査センター)
膵臓ドックを実施している医療機関は、施設によって設備(EUS対応の有無等)・費用・予約のしやすさが大きく異なります。お住まいの地域・予算・希望する検査内容に合った施設を選ぶうえでは、各施設の公式サイトを直接確認するか、お近くの消化器内科で紹介を相談する方法が現実的かと思います(あくまで個人的な主観の域を出ません)。
膵臓ドックを選ぶ時の4つのポイント
- EUS(超音波内視鏡)またはMRCP(MR胆道膵管造影)に対応しているか
- 消化器内科・膵臓専門医の常勤・連携があるか
- 異常所見が見つかった時のフォロー体制(紹介先病院との連携)があるか
- 遺伝子検査カウンセリングも相談できそうか
異常所見が見つかった場合の費用や治療方針については、【必要最低限の選び方】がん保険で本当に必要な保障内容が分かる(自由診療編)もあわせてご参照いただければ、いざという時に慌てずに済むかと思います。
定期検査のルーティン例
初回の検査、膵臓ドックを実施できたあと、前述のように経過観察という運びになれば良いのですが、「異常なし」との結果であったとしても、自主的かつ定期的にMRCPや腹部超音波、EUSを受け続けることが推奨されています。「異常なし」という結果を積み重ねること自体が、安心と早期発見の機会の両方を作り出します。
| 状況 | 推奨検査の例 | 頻度の目安 |
|---|---|---|
| 家族歴あり・複数のリスク因子・初回以降異常なし継続 | EUS or MRCP | 年1回 |
| IPMN(低リスク)(担当医と相談が前提) | MRCP・腹部超音波 | 半年〜1年 |
| IPMN(高リスク)(担当医と相談が前提) | EUS+MRCP | 3〜6ヶ月 |
| 慢性膵炎(担当医と相談が前提) | EUS or MRCP | 年1回以上 |
(引用元:膵臓がん 予防・検診ー国立がん研究センター がん情報サービス、IPMN国際診療ガイドライン[日本語版](2024年版)ー医学書院)
具体的な間隔・検査の組み合わせは医師の判断によります。担当医と相談して、自分のリスクに見合ったルーティンを作ることが大切です。
IPMNの「低リスク」「高リスク」の考え方(IPMN国際診療ガイドライン2024年版/Kyoto Guidelinesより)
IPMNは、嚢胞や主膵管の所見によって悪性化リスクを段階で評価します。代表的な指標は次の通りで、High-Risk Stigmata(HRS:悪性度が高いとされる所見)とWorrisome Features(WF:注意所見)の2層構造です。
- High-Risk Stigmata(高リスク所見の例)
- 主膵管径10mm以上の拡張
- 嚢胞内に造影される壁在結節(5mm以上)
- 閉塞性黄疸を伴う膵頭部嚢胞 など
→ 外科的切除も含めた積極的な対応が検討される
- Worrisome Features(注意所見の例)
- 嚢胞径30mm以上
- 主膵管径5〜9mmの拡張
- 肥厚し造影される嚢胞壁、造影効果のない壁在結節
- 膵炎症状、リンパ節腫大 など
→ EUSなどの追加検査で精査、3〜6ヶ月ごとの経過観察が目安
- 低リスク(HRSもWFもない)
→ 嚢胞径や主膵管径に応じて半年〜1年ごとのMRCP・腹部超音波での経過観察
最終的な分類・対応はIPMN国際診療ガイドラインに基づき担当医が判断するため、ご自身の所見が「低」か「高」かは必ず主治医に確認することをおすすめします。
(引用元:IPMN国際診療ガイドライン[日本語版](2024年版)ー医学書院、IPMN診療の最前線ーJ-STAGE(公益財団法人ライフサイエンス振興財団))
まとめ:知識と行動の積み重ねが膵臓がんへの最善の備えです

ここまで、膵臓がんに対しできることとして、なりやすい人の特徴やリスク因子・検査方法の特徴・予防策・症状のサイン・定期検査の進め方について整理してきました。最後に、この記事の要点を以下にまとめます。
膵臓がん早期発見と予防 要点まとめ
- 膵臓がん全体の5年生存率は約10%、ステージⅠなら約40〜50%まで改善
- 診断時に既に転移しているケースは約4割と多く、自分のリスクを把握した上での能動的な検査が鍵
- 国の対策型がん検診の対象外のため、自分でリスクを把握し検査を選ぶ必要がある
- 「早期発見」と「早期発見以外の対策(予防)」は両輪で考える
- 5つのリスク因子:喫煙・糖尿病・慢性膵炎・家族歴・IPMN(複数該当でリスク上昇)
- 各検査は精度・費用・身体への負担・強みが異なる。最も精度が高いのはEUS(感度86〜100%)、CA19-9だけでは早期発見できない
- 予防の基本は禁煙・血糖管理(インスリン抵抗性の予防)・節酒・適正体重・バランスのよい食事+日常の有酸素運動
- 黄疸・体重減少・突然の糖尿病悪化は受診のサイン
- ハイリスクの方は症状がなくても膵臓ドック(MRCP±EUS)を入り口に、年1回〜半年程度の定期検査がおすすめ
- IPMNはHRS/WFの所見で「低/高リスク」が分かれる。最終判断は主治医と相談を
膵臓がんは「見つかりにくいが、できることはゼロではない」がんです。リスク因子の自覚・必要に応じた精密検査・生活習慣の中でできる予防の実践という3本柱を意識することで、早期発見の可能性を高めながら、発症リスク自体を下げる行動を取ることができます。
膵臓がんへの不安は「正しい知識と具体的な行動」によって、多かれ少なかれ和らげられるかもしれません。漠然とした怖さを抱え続けるよりも、ご自身のリスクを冷静に評価し、できる行動から始めていただければと思います。
ご家族に膵臓がんの方がおられる場合や、リスク因子に複数当てはまる場合は、消化器内科の受診や、人間ドックでのEUS・MRCPの活用を検討してみてください。お住まいの地域の医療機関で、膵臓専門医・消化器内科のいる施設を確認しておくと、いざという時にスムーズです。
あわせてお読みいただきたい関連記事:
この記事が、読者の方やご家族のより良い行動の一助になっていただければ幸いです。
これからも皆さんの日々の生活が『より良く』なるような情報を発信していきます。
以上、ぐぅでした。
※本記事の画像はAI生成(ChatGPT)です。
本記事に関する免責事項
本記事は、公的機関・医学会等の情報をもとに、膵臓がんに関する一般的な情報をお伝えすることを目的としており、特定の症状・疾患の診断・治療・予防を目的とするものではありません。個別の健康課題や治療方針については、必ず医師・薬剤師等の医療専門家にご相談ください。記事内容を根拠とした自己判断による医療行為の中止・変更で生じた損害について、当サイトは一切の責任を負いません。
また、本記事の保険・家計・税務に関する記述も、一般的な情報提供を目的としたものであり、特定商品の勧誘や個別助言を目的としたものではありません。




